子宮頸がんの治療
子宮頸がんでは、どのような治療が行われますか
扁平上皮がんは発がんの過程(子宮頸がんとは、図表3)が明確で、がん検診により、がん化する前の異形成(前がん病変)の段階での発見が可能です。異形成のがんへの進展リスクは軽度異形成で5〜10%、中等度異形成で20%ほどとされています。
軽度、中等度異形成の場合は治療をせずに定期的に経過観察し、高度異形成では治療を始めるケースが多くなります。
早期なら手術のみで子宮温存も可能
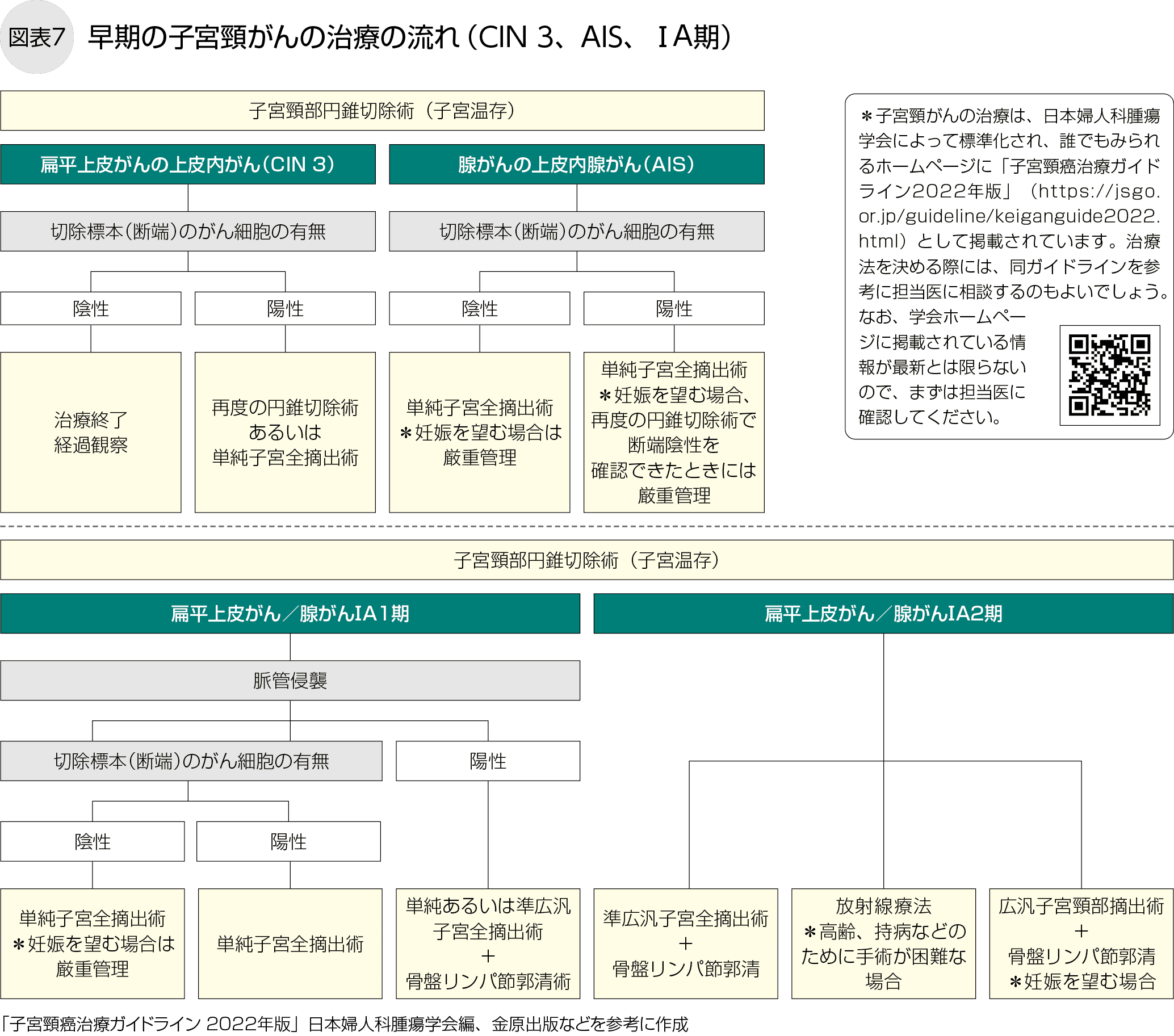
扁平上皮がんでは、高度異形成(CIN 3)や、がんが上皮細胞内にとどまっている上皮内がん(CIN 3)、および子宮頸部にとどまっているもののミリ単位で間質に浸潤している微小浸潤がん(ⅠA期)までが早期がんとされます。
高度異形成を含め、ほとんどの上皮内がんは子宮を温存する子宮頸部円錐切除術により治癒します。
がんが上皮細胞を越えて広がるⅠA期は原則として子宮摘出が必要です。ⅠA1期では子宮だけを摘出する単純子宮全摘出術、ⅠA2期ではそれより少し広めに切除する準広汎子宮全摘出術+骨盤リンパ節郭清(切除)以上の手術が推奨されています。しかし、ⅠA期は妊娠希望が強い若年者の患者さんが多いため、ⅠA1期では子宮頸部円錐切除術が第1選択で、ⅠA2期では条件を満たす場合にこの手術が考慮されることがあります(図表7)。
進行がんでは治療を組み合わせる
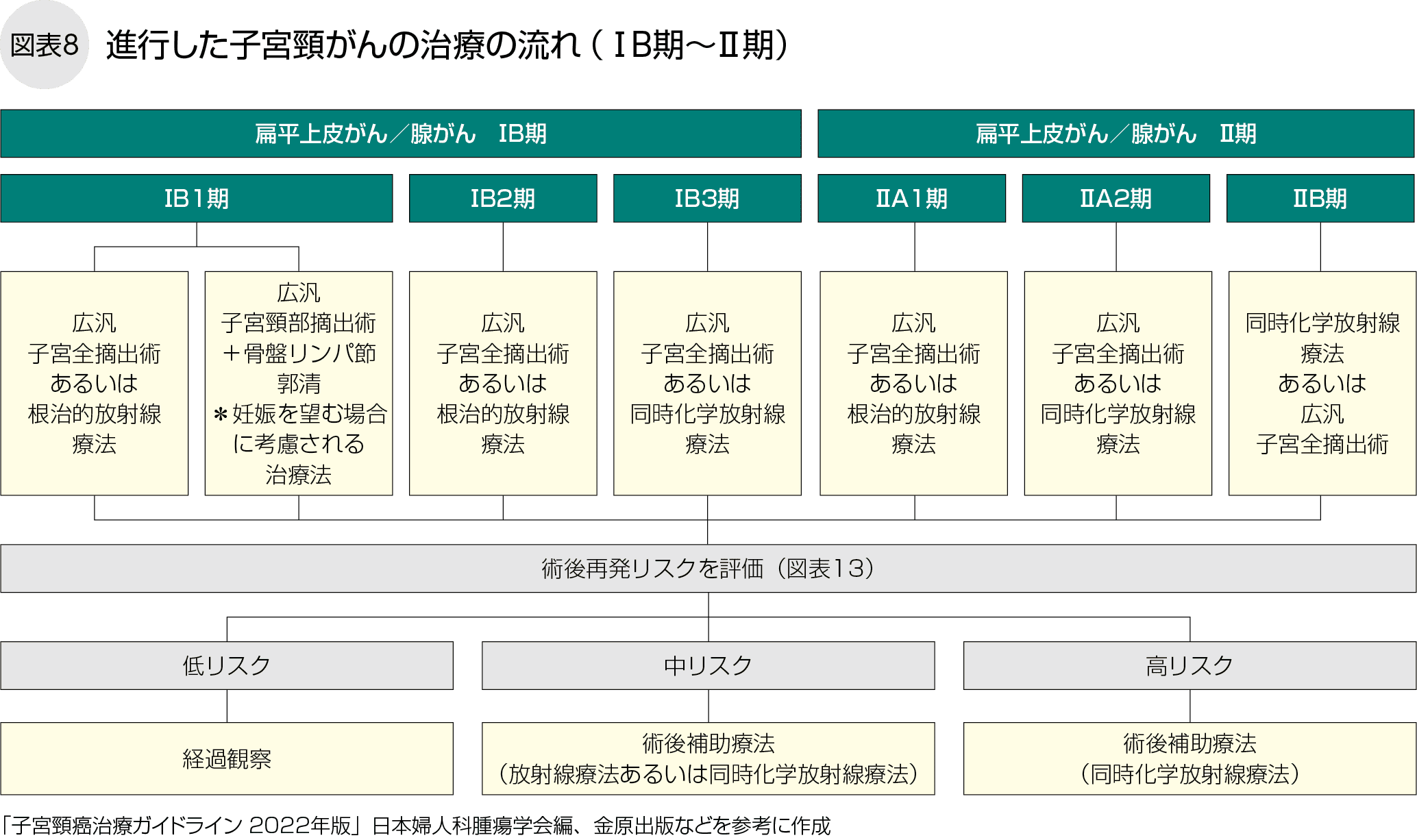
がんが子宮頸部の間質に浸潤しているⅠB期、子宮頸部を越えているが腟壁の下1/3、または骨盤壁に達していないⅡ期までは、子宮とともに周囲の組織や卵巣、腟の一部、リンパ節などを摘出する広汎子宮全摘出術が推奨されます。術後の再発リスクが高い場合や手術を行わない場合は根治的放射線療法や、放射線療法と化学療法(抗がん剤治療。主にシスプラチン)を同じ時期に併用する同時化学放射線療法(p.13)が行われます。
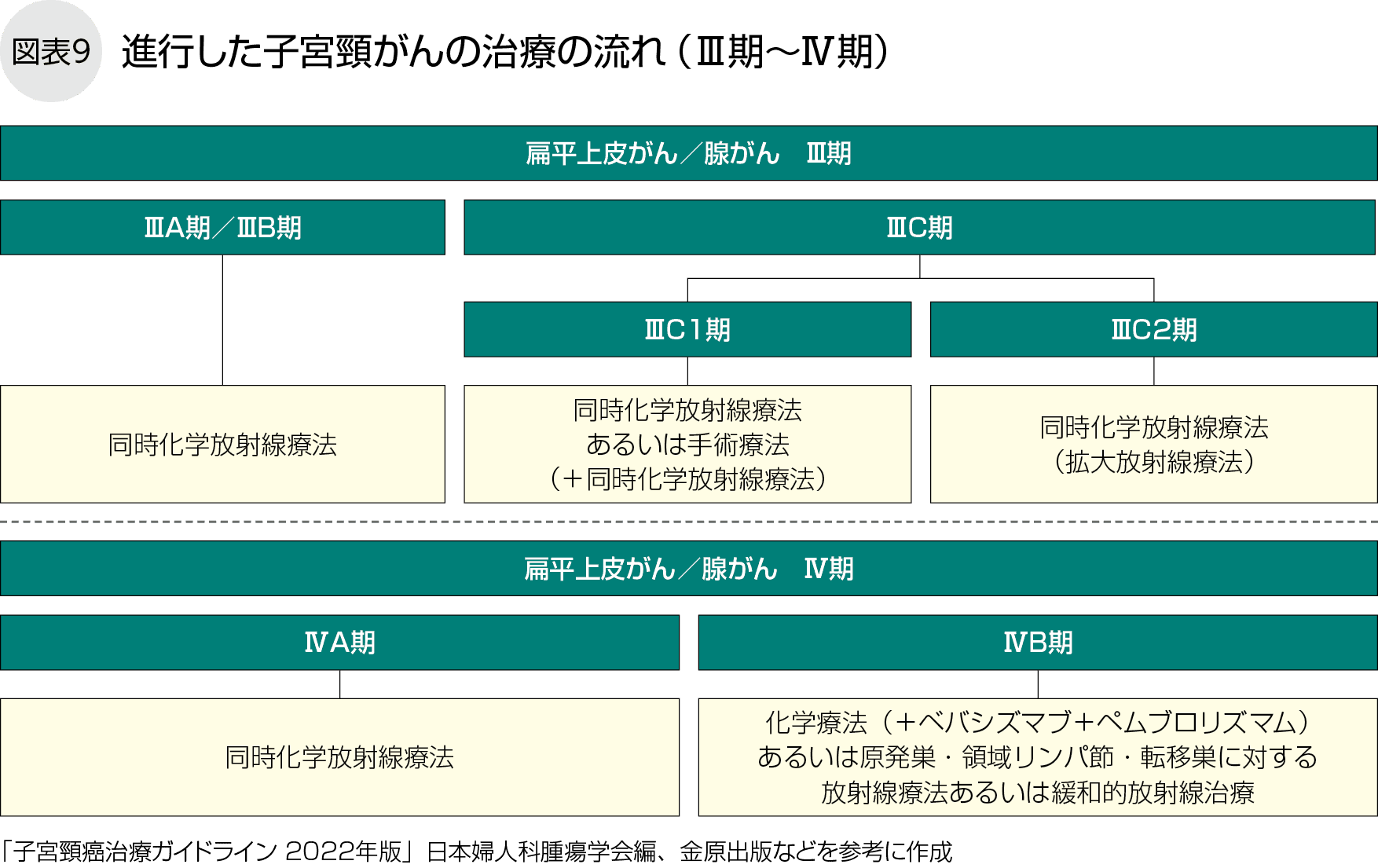
がんが腟壁の下1/3、または骨盤壁に達するⅢ期以上では一般に手術は行わず、同時化学放射線療法や放射線療法単独で治療します。遠隔転移のあるⅣB期は原則として、薬物療法を行います(図表8)。
なお、腺がんは扁平上皮がんに比べてリンパ節転移が多く、放射線療法や薬物療法が効きにくい、卵巣転移などが高頻度で起こるという特徴があります。治療法は扁平上皮がんとほぼ同じですが、ⅠA期までで子宮を残す治療を選択した場合は、がん残存の可能性があり、より厳密な管理が行われます。
妊娠中に子宮頸がんが見つかったら?
子宮頸がんが若い人に増えていることや、晩婚化に伴い妊娠年齢が上昇していることなどから、妊娠中にがんが発見される機会も多くなっています。
妊娠中に発見された場合「妊娠合併子宮頸がん」と呼ばれます。
妊娠中に行われる子宮頸部細胞診によって、多くは子宮頸部前がん病変やⅠA期で発見されており、ほとんどの場合、出産することができます。
子宮頸部前がん病変では出産後まで子宮頸部円錐切除術を延期して、ⅠA期では子宮頸部円錐切除術を行った上で、流産や早産が起こらないように十分に配慮しながら出産を待ちます。
分娩は普通(経腟)分娩が基本ですが、子宮頸部円錐切除術を行うと帝王切開の可能性が高くなります。
ⅠB期以降、あるいはそれ以前でも子宮摘出が必要な場合は、治療開始のタイミングやその方法、出産継続の有無などを担当医と十分に話し合って決めます。
いずれにしろ、妊娠期間中は特別な状況にあるので、胎児、母体に対する厳重な経過観察が行われます。
参考資料
もっと知ってほしい子宮頸がんのこと 2024年版,p.8、9、10
公開日: 最終更新日:




























