多発性骨髄腫の検査
Q.どのような検査で多発性骨髄腫と診断されるのですか
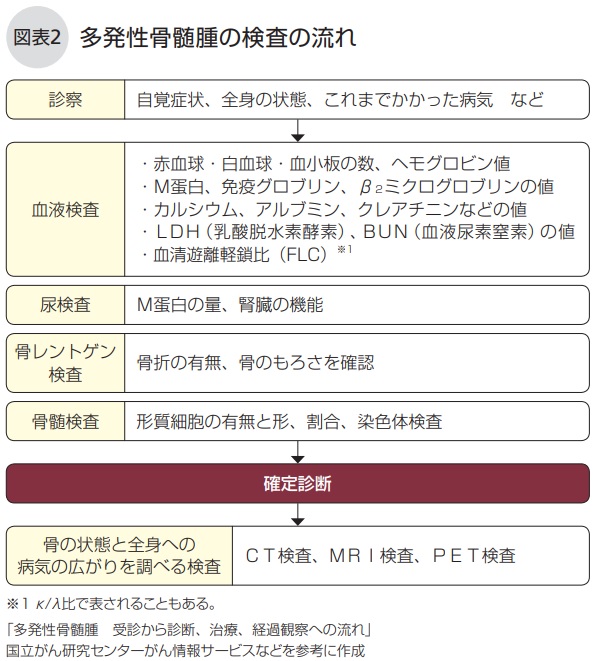
A.基本的には、診察、血液検査、尿検査、骨レントゲン検査で総合的に診断します。
確定診断には、腰の骨から骨髄液や骨髄組織を採取する骨髄検査が必要です。
さらに、CT、MRI、PET検査で病気が広がっている範囲を確認します。
多発性骨髄腫かどうかは、診察、血液検査、尿検査、画像診断(骨レントゲン、必要に応じてCT、MRIなど)、 骨髄検査で総合的に診断します(図表2)。
血液検査では、血液細胞(赤血球、白血球、血小板)の数、ヘモグロビン値、M蛋白やそのほかの蛋白の有無と量、β2ミクログロブリンやアルブミンの量などを確認します。
血液検査で調べるLDH(乳酸脱水素酵素)とは、ブドウ糖がエネルギーに変わるときに体内で働く酵素で、この数値が高いと骨髄腫細胞が活性化して骨髄腫が進行している可能性があります。BUN(血液尿素窒素)値は、腎機能などをみるための数値です。
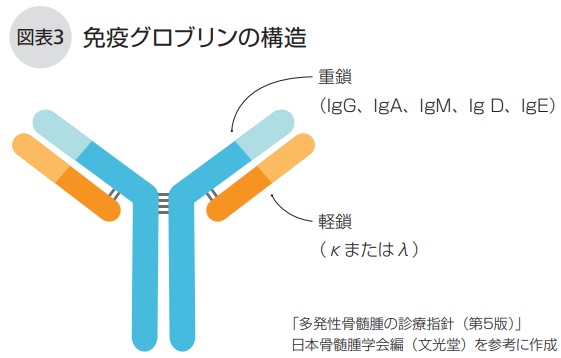
血清遊離軽鎖(FLC)とは、血液中に遊離して浮遊している軽鎖のことです。形質細胞から血液中に分泌される免疫グロブリン(抗体)は、図表3のように軽鎖と重鎖で構成されますが、軽鎖は重鎖より多く分泌されるため血液中には重鎖と結合していない軽鎖が浮遊しています。骨髄腫細胞はκ(カッパ)鎖とλ(ラムダ)鎖のどちらかの軽鎖を分泌します。FCLや、異常な遊離軽鎖の割合を示すκ鎖とλ鎖の比(κ/λ比)は、骨髄腫のタイプや進行リスク、治療の効果、再発の徴候などをみるために用いられます。
尿検査では、24時間尿をためて尿中へのM蛋白の排出量を調べます。
また、確定診断のためには、骨髄検査(骨髄穿刺、骨髄生検)が重要です。採取した骨髄液や組織を顕微鏡でみて、骨髄腫細胞の有無や形、割合を調べます。
骨髄以外の場所が腫れているときには、その部分の組織を取って骨髄腫細胞の有無を確認します。
さらに、骨髄液を解析して染色体の異常の有無をみる染色体検査で、悪性度が高く進行が早いタイプなのかどうかを調べます。
骨レントゲン検査、CT(コンピュータ断層撮影)検査、MRI(核磁気共鳴画像)検査、PET(陽電子放射断層撮影)検査などの画像検査は、病気の広がりや圧迫骨折、病的骨折、脊髄圧迫症状といった骨病変の有無を調べるために必要です。多発性骨髄腫による症状の有無は、患者さん自身の自覚症状に加え、血液検査、尿検査、骨レントゲン検査、骨髄検査の結果もみて判断します。
骨髄検査
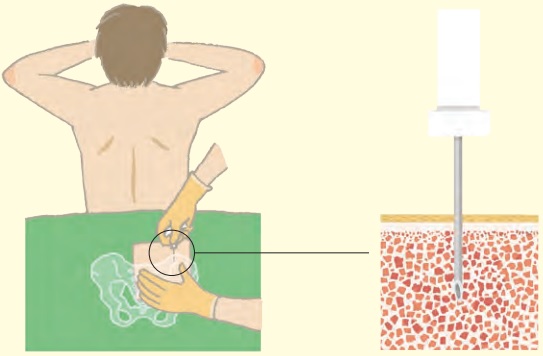
局所麻酔をし、腰にある腸骨から骨髄液や骨髄組織を採取する検査です。細い針を刺して骨髄液を注射器で吸引す
る「骨髄穿刺」と、やや太い針で骨髄組織を採取する「骨髄生検」があります。リスクの高い染色体異常の有無は、採取した骨髄細胞を分裂させて出てきた染色体を固定して調べます。
染色体とは?
体のすべての細胞の核の中には23対46本の染色体があり、男女共通の常染色体には1~22番までの番号がついています。多発性骨髄腫は、染色体や遺伝子の異常によって発症します。17番染色体の欠失、4番と14番、あるいは14番と16番の一部がちぎれて結合する転座などがあると進行しやすいことがわかっています。リスクの高い染色体・遺伝子異常(図表4)があるかどうか確認することは、治療方針を決めるうえで重要です。

セカンドオピニオンとは?
診断や治療方針について担当医から説明された後、さらに情報がほしいときには、別の医師に意見を求める「セカンドオピニオン」を利用する方法があります。
セカンドオピニオンを受けたいときには、担当医に紹介状や検査記録、画像データなどを用意してもらう必要があります。利用にあたっては担当医のファーストオピニオンをまずはしっかり聞くこと、セカンドオピニオンの内容は担当医に伝え、もう一度治療方針についてよく話し合うことが大切です。
セカンドオピニオン外来のある病院の情報は、近隣のがん診療連携拠点病院の相談支援センターで得られます。予約が必要で有料の病院が多いので、セカンドオピニオンを受ける病院には事前に受診方法と費用を確認しましょう。
参考資料
もっと知ってほしい多発性骨髄腫のこと 2021年版,pp.5-6






































